Hashimoto-betegség
A Hashimoto-betegség egy autoimmun betegség, amely a pajzsmirigy működésének zavarával jár. Ez a betegség elnyomja a pajzsmirigy hormontermelését, ami lassú anyagcserét, fáradtságot és más tüneteket okoz. Ebben a cikkben részletesen mutatjuk be a Hashimoto-betegséget, beleértve a tüneteket, okokat, diagnózist és kezelést.
Foglaljon időpontot orvosainkhoz!
Hashimoto-betegség tünetei
A Hashimoto-betegség tünetei általában lassan és fokozatosan jelentkeznek, és sokáig enyhék lehetnek, ami megnehezíti a korai felismerést. A Hashimoto-betegség tünetei változatosak és széleskörűek lehetnek. Bár minden egyén egyedi tüneteket tapasztalhat, az alábbiakban felsoroljuk a leggyakoribb tüneteket:
- Fáradtság és kimerültség: Az egyik leggyakoribb tünet a tartós fáradtság és kimerültség érzése. A betegek fáradtnak érzik magukat még pihenés után is, és nincs elegendő energiájuk a mindennapi tevékenységekhez.
- Hízás és nehézség a fogyásban: A Hashimoto-betegség hatására a metabolizmus lelassul, ami fokozott hajlamot eredményez a súlygyarapodásra. A betegek gyakran tapasztalják, hogy nehézségeik vannak a súlycsökkenés elérésében, még a megfelelő étrend és testmozgás mellett is.
- Hideg érzés: A pajzsmirigy alulműködése miatt a testhőmérséklet csökkenhet, ami hideg érzést okozhat. A betegek könnyebben megfagynak, még meleg környezetben is.
- Száraz bőr és hajhullás: A Hashimoto-betegségben szenvedők gyakran tapasztalnak száraz, berepedezett bőrt, valamint hajhullást. A bőr és a haj textúrája is megváltozhat, és a haj vékonyabbá, törékenyebbé válhat.
- Koncentrációs nehézségek és memóriazavarok: A betegek jelenthetik, hogy nehezebben koncentrálnak, emlékeznek vagy észlelik a mentális köd érzését. Az agyi funkciók lassulhatnak, ami befolyásolhatja a memóriát és a mentális éberséget.
- Izom- és ízületi fájdalmak: A Hashimoto-betegség izom- és ízületi fájdalmakat is okozhat. A betegek tapasztalhatnak merevséget, duzzanatot, ízületi gyulladást és általános izomfájdalmat.
- Hangulatváltozások és depresszió: Az alacsony pajzsmirigyhormon-szintek hatással lehetnek az agy kémiai egyensúlyára, ami hangulatváltozásokhoz és depresszióhoz vezethet. A betegek gyakran jelenthetik a szomorúság, a reménytelenség és az érdeklődés elvesztését.
- Székrekedés: A pajzsmirigy alulműködése lassíthatja az emésztőrendszer működését, ami székrekedést eredményezhet. A betegek gyakran tapasztalnak nehézséget a rendszeres és könnyű székletürítésben.
Kapcsolódó cikkünk
Más fertőzések tüneteire is hajazhat a mononukleózis
A mononukleózis a tünetei, vagyis a láz, a torokfájás, a nyirokcsomó-duzzanat, a fáradtság miatt könnyen összetéveszthető más fertőzésekkel, mint a streptococcus okozta torokgyulladás, a citomegalovírus fertőzés, esetleg HIV fertőzés vagy toxoplazmózis, de a panaszok a leukémia, limfóma általános tüneteihez is hasonlatosak lehetnek. Bizonyos, elhúzódó, gyanút keltő esetekben ezért fontos a laboratóriumi vizsgálat a pontos diagnózishoz. Dr. Kádár János, az Immunközpont – Prima Medica belgyógyász, immunológus, infektológus szakorvosa beszélt a témáról.
Hashimoto-betegség okai
A Hashimoto-betegség okai összetettek és több tényező kombinációja játszhat szerepet a betegség kialakulásában. A Hashimoto-betegség fő oka az immunrendszer hibás működése, amely során a szervezet tévedésből támadja meg saját pajzsmirigysejtjeit, mint idegen anyagot. Ennek eredményeként az immunsejtek gyulladást és károsodást okoznak a pajzsmirigyben, aminek következtében a pajzsmirigy hormontermelése lelassul.
A Hashimoto-betegség pontos kiváltó okai nem teljesen ismertek, azonban számos tényező befolyásolhatja a betegség kialakulását. A genetikai hajlamnak jelentős szerepe van, és a betegség családi halmozódást mutathat. A kutatások azt mutatják, hogy bizonyos gének változatai növelhetik az egyének hajlamát a Hashimoto-betegség kialakulására.
Emellett környezeti tényezők is szerepet játszhatnak a Hashimoto-betegség kialakulásában. A környezeti tényezők közé tartozhatnak a vírusfertőzések, a dohányzás, a szennyezett levegő, valamint a jód hiánya vagy túlzott bevitel is. Ezek a tényezők hozzájárulhatnak az immunrendszer diszfunkciójához és a pajzsmirigy autoimmun reakciójához.
Fontos megjegyezni, hogy a Hashimoto-betegség kialakulásában az immunrendszer és a genetikai hajlam összetett kölcsönhatása játszik szerepet. Egyének, akik genetikailag hajlamosak a betegségre, nagyobb valószínűséggel fejlődnek ki a betegség, ha különböző környezeti tényezők is jelen vannak.
A Hashimoto-betegség okainak megértése továbbra is aktív kutatási terület és a tudományos közösség folyamatosan vizsgálja azokat a tényezőket, amelyek hozzájárulhatnak a Hashimoto-betegség kialakulásához. A betegség összetett természete miatt a pontos okok feltárása és az egyéni kockázatfaktorok azonosítása további kutatást igényel.
Hashimoto-betegség diagnózisa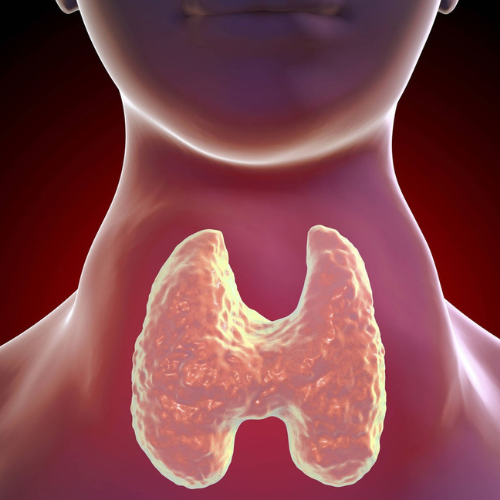
A Hashimoto-betegség diagnózisa a következő lépésekből áll. Először is, az orvos részletesen megvizsgálja a beteg tüneteit és orvosi előzményeit. Fontos, hogy a beteg részletesen beszéljen a tapasztalt tünetekről, a fáradtságról, a hízásról, a hideg érzésről, a bőr és a haj állapotáról, valamint az esetleges más tünetekről.
A fizikai vizsgálat során az orvos megnézi és megvizsgálja a pajzsmirigyet. A pajzsmirigy méretét, tapintását és érzékenységét ellenőrzik. Ha a pajzsmirigy megnagyobbodott vagy érzékeny, ez utalhat az autoimmun gyulladás jelenlétére.
A következő lépés a vérvizsgálat elvégzése a pajzsmirigy hormonok és az antitestek szintjének meghatározására. A vérvizsgálat során meghatározzák a pajzsmirigy működését szabályozó hormonok, például a pajzsmirigyhormon (T4 és T3) és a pajzsmirigyet stimuláló hormon (TSH) szintjét. Az alacsony pajzsmirigyhormon-szintek és a magas TSH-szint a Hashimoto-betegség jellegzetes jelei lehetnek.
Emellett a vérvizsgálat során ellenőrzik az antitestek jelenlétét, amelyek a Hashimoto-betegségre jellemzőek. A leggyakoribb antitestek a pajzsmirigy peroxidáz (TPO) elleni antitestek. Ha a TPO-ellenes antitestek jelen vannak a vérben, ez erősíti a Hashimoto-betegség diagnózisát.
A diagnózis megerősítése érdekében az orvos más kiegészítő vizsgálatokat is elvégezhet, például pajzsmirigy ultrahangot. Az ultrahang segítségével részletesebb információkat kaphatnak a pajzsmirigy szerkezetéről és méretéről, valamint az esetleges csomók vagy elváltozások jelenlétéről.
Fontos megjegyezni, hogy a diagnózis felállításához több lépés és teszt szükséges. Az orvos szakértelme és tapasztalata elengedhetetlen a pontos diagnózis meghatározásában. Ezért fontos, hogy a betegek szakorvoshoz forduljanak a megfelelő diagnózis és kezelés érdekében.
Hashimoto-betegség kezelése
A Hashimoto-betegség kezelése a tünetek enyhítését és a pajzsmirigy hormonok helyreállítását célozza meg. A leggyakoribb kezelés a szintetikus pajzsmirigy hormonok, például a levotiroxin (T4) pótlása. Ezeket a hormonokat rendszeresen kell bevenni, és a dózist az orvos utasításának megfelelően módosítják és ellenőrzik a betegség tüneteinek és a laboreredményeknek megfelelően. A pajzsmirigy hormonpótlás segít normalizálni a pajzsmirigy működését és csökkenti a tüneteket.
Fontos az is, hogy az orvos rendszeresen ellenőrizze a beteg pajzsmirigy hormonszintjét, hogy a megfelelő dózist és kezelést biztosítsa. A pajzsmirigy ultrahang vizsgálata is segíthet a pajzsmirigy állapotának és méretének nyomon követésében.
Emellett a betegeknek oda kell figyelniük az egészséges életmód fenntartására. Ez magában foglalja az egészséges táplálkozást, a testmozgást és a stressz kezelését. A táplálkozásban fontos szerepet játszanak a jód- és szelénforrások, mivel ezek az elemek szükségesek a pajzsmirigy hormonok termeléséhez. Az egészséges táplálkozás és az aktív életmód segíthet a testsúly kontrollálásában és az általános jóllét fenntartásában.
Az alternatív terápiák, mint például a táplálékkiegészítők és a gyógynövények, néhány beteg számára segíthetnek a tünetek enyhítésében. Azonban ezeket a módszereket mindig az orvossal való konzultációt követően kell alkalmazni, mivel az önkényes kezelés súlyos következményekkel járhat.
A Hashimoto-betegség kezelése hosszú távú és állandó gondozást igényel. A rendszeres orvosi ellenőrzések és a pajzsmirigy hormonpótlás szükségesek ahhoz, hogy a betegek tünetmentesen élhessenek. A betegség idővel változhat, és az orvosnak szükséges lehet a kezelés módosítása a betegség állapotának megfelelően.
Hashimoto-betegség megelőzése
A Hashimoto-betegség megelőzése nem lehetséges, mivel az okok pontos mechanizmusa ismeretlen. A genetikai tényezők azonban szerepet játszhatnak a betegség kialakulásában, így a családi anamnézis figyelembevételével a betegség kockázatát lehet csökkenteni. Emellett az egészséges életmód, a megfelelő táplálkozás és a stressz kezelése általános jól létünket és immunrendszerünket erősítheti, és segíthet megelőzni vagy csökkenteni az autoimmun betegségek kialakulásának kockázatát.
Összefoglalva, a Hashimoto-betegség autoimmun eredetű pajzsmirigybetegség, amely a pajzsmirigy hormontermelésének zavarával jár. A betegség tünetei általában lassan és fokozatosan jelentkeznek, és enyhe lehetnek. A betegség diagnosztizálása a tünetek, a fizikai vizsgálat és a vértesztek alapján történik, amelyek az antitestek és a hormonszintek elemzését foglalják magukban. A Hashimoto-betegség kezelése a pajzsmirigy hormonpótláson alapul, amelyet rendszeresen kell szedni, és amelyet az orvos ellenőriz. Az egészséges életmód fenntartása, beleértve az egészséges táplálkozást és a testmozgást, szintén fontos a betegség kezelésében és a tünetek enyhítésében.
A Hashimoto-betegség krónikus és hosszú távú betegség, és a betegeknek szorosan együtt kell működniük az orvossal a megfelelő kezelés és gondozás érdekében. Az orvosi előírások betartása, a rendszeres orvosi vizsgálatok és a megfelelő életmód segíthetnek a tünetek enyhítésében és a jobb életminőség elérésében a Hashimoto-betegséggel élő emberek számára. Rendelés típusa:Téma szakértője
Dr. Kádár János
Hírek

Fáradtság, ízületi fájdalom, bőrtünetek - mikor szükséges immunológiai kivizsgálás?
Immunológiai kivizsgálás akkor indokolt, ha felmerül az immunológiai rendszerbetegség gyanúja. De vajon miből lehet erre következtetni? Dr. Kádár János immunológus, az Immunközpont – Prima Medica főorvosa szerint erre utaló tünet lehet például a kimerültség, a gyakori fertőzések, az indokolatlan fogyás, az ízületi fájdalom, a nehezen gyógyuló betegségek. A szakértő arra a kérdésre is válaszolt, milyen vizsgálatokra lehet szükség a diagnózis felállításához.
Reumás ízületi gyulladás - csak a szteroid segíthet?
A reumás ízületi gyulladás, vagy ahogyan a diagnózisban szerepel, rheumatoid arthritis (RA) egy autoimmun eredetű betegség, amely során a beteg immunrendszere idegenként ismeri fel egyebek mellett a saját ízületet borító porcot. Tünete többnyire a kéz kisízületeiben, a csuklókban, a bokákban és a térdekben kialakuló gyulladás, fájdalom és duzzanat, a mozgáskorlátozottság, bár a betegség más szervekre is kiterjedhet. De vajon van-e más lehetőség a kínzó tünetek enyhítésére, mint a szteroid kezelés? Szabad-e mozogni fájó ízületekkel? A kérdésekre dr. Kiss Csaba PhD, az Immunközpont – Prima Medica reumatológusa adott választ.
