
Myasthenia gravis
Myasthenia gravis (MG) egy autoimmun betegség, amely a neuromuszkuláris junkció zavara miatt izomgyengeséget és fáradékonyságot okoz. Az MG-t először a 19. században írták le, de a betegség pontos mechanizmusa és kezelése csak később lett megértett.
Myasthenia gravis: klinikai jellemzők és tünetek
Myasthenia gravis: patofiziológia és diagnosztika
Myasthenia gravis: különböző típusok és kórképek
Myasthenia gravis: kezelés céljai és megközelítései
Myasthenia gravis: bevezetés
Rövid áttekintés az Myasthenia gravis (MG) betegségről:
A Myasthenia gravis egy ritka neuromuszkuláris betegség, amelyben az izmok és az idegek közötti kommunikáció zavart szenved. Az autoimmun eredetű betegség oka az immunrendszer által termelt antitestek, amelyek az acetilkolint, a neuromuszkuláris junctióban található idegi ingerületátvivő anyagot érintik. Ennek eredményeként a neuromuszkuláris átvitel elégtelensége következik be, és az izmok nem kapják megfelelő impulzusokat, ami izomgyengeséghez és fáradékonysághoz vezet.
A betegség előfordulása és epidemiológiája:
A Myasthenia gravis nemzetközi szinten viszonylag ritka betegségnek számít, de előfordulása változhat a különböző népességek között. Általában éves előfordulási gyakorisága körülbelül 1:10 000 és 1:5000 között mozog. Az előfordulás az életkorral összefügg, és a fiatal felnőttek és az idősebbek körében a leggyakoribb. A betegség nők esetében gyakrabban fordul elő, mint a férfiaknál. Hideg, zsibbadó ujjvégek, melyek hirtelen elfehérednek, később lilásra is színeződhetnek. Ha ezek a tünetek rendszeres időközönként ismétlődnek, akkor érdemes kivizsgáltatni, mert a háttérben több betegség is meghúzódhat. A kapillármikroszkóppal végzett vizsgálat fontos adatokat szolgáltathat a diagnózishoz és a beteg állapotának követéséhez.Kapcsolódó cikkünk
Hogyan zajlik a kapillármikroszkópos vizsgálat?
A patofiziológiai háttér és a neuromuszkuláris transzmisszió zavarával kapcsolatos alapvető ismeretek:
Az MG kialakulásában az immunrendszer autoimmun folyamatai játszanak szerepet. Az immunrendszerben kialakuló autoantitestek az acetylcholin receptorokhoz (AChR) kötődnek a neuromuszkuláris junctióban, ami zavarokat okoz az acetilkolin által közvetített idegi impulzusok átvitelében. Az acetilkolin az az idegi ingerületek továbbításáért felelős neurotranszmitter a neuromuszkuláris junctióban.
A patofiziológiai folyamat során az AChR-ellenes autoantitestek jelenléte miatt az acetilkolin hatása csökken, ami neuromuszkuláris blokkot okoz, és az izmok nem kapják megfelelő stimulációt az idegektől. Ennek eredményeként a betegek gyengeséget és fáradtságot tapasztalhatnak, különösen a szem, az arc, a torok, a végtagok és a légzőizmok területén.
Myasthenia gravis: klinikai jellemzők és tünetek
A Myasthenia gravis (MG) klinikai megjelenése változatos lehet, és a tünetek súlyossága egyéntől egyénig eltérhet. Az alábbiakban részletesen ismertetjük a betegség leggyakoribb tüneteit és jellemzőit, valamint az izomgyengeség megnyilvánulásait, amelyek a neuromuszkuláris transzmisszió zavarából erednek.
A betegség leggyakoribb tünetei és jellemzői: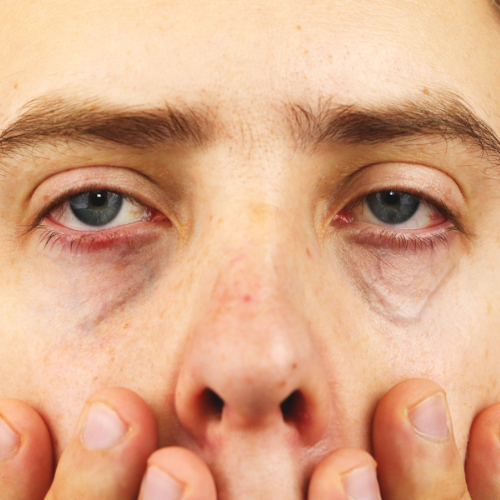
- Izomgyengeség: Az MG fő jellemzője az izomgyengeség, amely a vállöv, a végtagok, a torok, a szemek és az arcizmokat érintheti. A legtöbb betegnek kezdetben a szemizmok gyengesége tapasztalható, ami "ptosis" -ként ismert, és az alsó szemhéj enyhe vagy súlyos leereszkedését eredményezi. Emellett a betegeknek nehezebb lehet nyitni és mozgatni a szemüket, ami diplopiához (kettős látás) vezethet.
- Bulbar tünetek: Ez a tünetcsoport a torok és a szájüreg izmait érinti, ami beszéd-, rágás- és nyelési nehézségeket okozhat. A betegek beszéde érthetetlenné válhat, a rágás és nyelés nehezebbé válhat.
- Végtaggyengeség: Az izomgyengeség terjedhet a végtagokra is, és megnehezítheti az emelést, a mozgást és a járást.
- Légzőizom érintettség: A súlyos esetekben a légzőizmok is érintettek lehetnek, és ez lélegeztetési nehézségeket okozhat, különösen a fizikai aktivitás során vagy éjszakai pihenés közben.
A neuromuszkuláris transzmisszió zavarából eredő izomgyengeség megnyilvánulásai:
Az izmok acetilkolint használnak az idegi impulzusok továbbításához, és az AChR-ellenes antitestek jelenléte miatt a neuromuszkuláris transzmisszió elégtelensége következik be. Ennek eredményeként az izmok nem kapják megfelelő stimulációt az idegektől, és izomgyengeség lép fel. Az izomgyengeség jellemzően progresszív és fáradékony, ami azt jelenti, hogy az izomerősség idővel csökken, különösen a fizikai vagy ismétlődő izomműködés során.
A neuromuszkuláris kimerülés és a tünetek időbeli változása:
Az acetilkolin hatása hiányában a neuromuszkuláris transzmisszió zavarából adódó izomgyengeség fokozódhat, ahogy az izmok ismételten működnek. Ezt az jelenséget neuromuszkuláris kimerülésnek nevezik. A neuromuszkuláris kimerülés miatt a betegek gyakran tapasztalják, hogy a tünetek a nap folyamán súlyosbodnak, különösen fizikai aktivitás után. Pihenés és nyugalom után azonban a tünetek enyhülhetnek, mivel az acetilkolin újra felhalmozódik a neuromuszkuláris junctióban.
A tünetek időbeli változása a betegség dinamikáját jellemzi. Az izomgyengeség és a kimerülés tünetei változhatnak és ingadozhatnak, ami a diagnózis és a kezelés kihívásához vezethet.
Myasthenia gravis: patofiziológia és diagnosztika
Az autoimmun folyamat szerepe az MG kialakulásában:
A Myasthenia gravis autoimmun eredetű betegség, amelyben az immunrendszer hibásan támadja meg az acetylcholin receptorokat (AChR) a neuromuszkuláris junctióban. Az autoimmun folyamat során az immunrendszerben autoantitestek keletkeznek, amelyek az AChR-hez kötődnek. Az AChR a postszinaptikus membrán része, és az izmokon található receptorok olyan helyek, ahol az acetilkolin molekulák, a neuromuszkuláris átvivő anyagok, kötődnek.
Az autoantitestek jelenléte a neuromuszkuláris junctióban gátolja az acetilkolin normális kötődését az AChR-hez, ami azt eredményezi, hogy az idegi impulzusok nem képesek hatékonyan átvinni az izmokhoz. Az izmok ezáltal nem kapják megfelelő stimulációt az idegektől, ami izomgyengeséget és tüneteket okoz, különösen az izomok fáradékony működésekor.
Az acetylcholin receptor elleni antitestek szerepe a betegség patogenezisében:
Az acetylcholin receptor elleni antitestek a fő tényezők a Myasthenia gravis patogenezisében. Ezek az autoantitestek különböző típusúak lehetnek, beleértve az IgG osztályú anti-AChR antitesteket, valamint az IgG és IgM osztályú Muskuluskuloszkelét (MuSK) antitesteket. Az AChR-ellenes antitestek megtámadják és lebontják az AChR receptorokat a neuromuszkuláris junctióban, ami az acetilkolin hatásának csökkenéséhez vezet.
Az MuSK antitestek általában az AChR-ellenes antitestekkel szembeni negatív eredményekkel társulnak, de az esetek körülbelül 30%-ában jelen lehetnek. Az MuSK antitestek szintén zavarják az acetilkolin hatását az izmokban, de a pontos mechanizmus még nem teljesen ismert.
A diagnózis felállításának fontos lépései és a releváns tesztek:
A Myasthenia gravis diagnózisa kihívást jelenthet, mivel a tünetek más neuromuszkuláris vagy neurológiai rendellenességekkel is összefügghetnek. Fontos, hogy a diagnózist tapasztalt neurológus vagy neuromuszkuláris szakember végezze, és számos tesztet alkalmazzon az alábbiak szerint:
- Klinikai értékelés: Az orvosnak alaposan fel kell térképeznie a beteg tüneteit és panaszait, különös figyelmet fordítva az izomgyengeség, a ptosis, a diplopiás és a torokizmok érintettségére.
- Repetitív idegizom stimuláció (RNS): Ez egy fontos diagnosztikai teszt, amelyben az izmokat ismételt elektromos impulzusokkal stimulálják. Az MG-ben az izmok válasza csökkenhet, ami a neuromuszkuláris transzmisszió elégtelenségére utal.
- Single-fiber elektromiográfia (SFEMG): Ez a teszt nagy érzékenységű és hasznos a Myasthenia gravis diagnózisában, különösen az esetek egy részében, ahol a tünetek és az elektromiográfiai eredmények nem egyértelműek.
- Vértesztek: Az AChR-ellenes antitestek kimutatása a vérszérumban szintén segíthet a diagnózisban.
- Képalkotó vizsgálatok: A mellkas röntgenfelvétele és a mellkas CT-vizsgálata fontos lehet a thymus mirigy vizsgálatában, mivel az MG és a thymus megnagyobbodása (hiperplázia) vagy a thymoma (daganat) között kapcsolat van.
Cikkek melyeket mindenképpen olvasson el!
Myasthenia gravis: különböző típusok és kórképek
A Myasthenia gravis (MG) különböző típusai és kórképei léteznek, amelyek közül a leggyakoribbak a generalizált és lokalizált MG típusok. Ezenkívül meg kell említeni a thymoma és a thymus-hiperplázia kapcsolatát az MG-vel, valamint a seronegatív Myasthenia gravis jelentőségét.
A generalizált és lokalizált MG típusok jellemzői:
- Generalizált MG: Ez a leggyakoribb típus és az esetek nagyjából 85%-át teszi ki. A generalizált Myasthenia gravis a tünetek széles körét érinti, beleértve az arcizmok, a torokizmok, a végtagizmok és a légzőizmok gyengeségét. Egyes esetekben a generalizált MG súlyos lehet, és életveszélyes légzési nehézségeket okozhat. Az AChR-ellenes antitestek jelenléte jellemző a vértesztekben.
- Lokalizált MG: Ez a forma kisebb területekre korlátozódik, és az esetek körülbelül 15%-át teszi ki. A lokalizált Myasthenia gravis az izmok egy vagy több csoportját érintheti, például csak a szemizmokat (okuláris MG) vagy csak a torokizmokat (fokális MG). Ez a forma kevésbé súlyos lehet, és a generalizált formához képest ritkábban jár légzési nehézségekkel.
A thymoma és a thymus-hiperplázia kapcsolata az MG-vel:
A thymus mirigy szerepe és kapcsolata az MG-vel kulcsfontosságú. A thymus mirigy az immunrendszer fejlődése és szabályozása szempontjából fontos szerv. Az MG esetében gyakran találhatók olyan eltérések a thymusban, mint például a thymoma vagy a thymus-hiperplázia.
- Thymoma: Ez egy ritka, jóindulatú vagy rosszindulatú daganat, amely a thymus mirigyben alakul ki. Az Myasthenia gravis esetében a thymoma jelenléte nem gyakori, de azokban a betegekben, akiknél a thymoma diagnosztizálódik, az esetek jelentős részében (kb. 30-50%) kialakulhat MG. A thymoma esetében a tünetek és a MG súlyossága függ a daganat típusától és méretétől.
- Thymus-hiperplázia: Ez a jelenség a thymus mirigy megnagyobbodását jelenti, de nem feltétlenül jár daganatképződéssel. Az Myasthenia gravis esetében a thymus-hiperplázia nagyobb előfordulást mutat, és az érintett betegek között gyakrabban található. A pontos kapcsolat és a thymus-hiperplázia kialakulásának mechanizmusa az MG esetében még nem teljesen tisztázott, de a thymus szerepe a betegség patogenezisében valószínűleg jelentős.
A seronegatív Myasthenia gravis esetei és jelentősége:
A seronegatív Myasthenia gravis olyan eseteket jelöl, amikor a betegnél nem észlelnek AChR-ellenes antitesteket a vértesztekben. Ebben az esetben más autoantitestek vagy más immunológiai mechanizmusok játszhatnak szerepet a betegség kialakulásában. A seronegatív MG nem olyan gyakori, mint a pozitív antitestekkel rendelkező MG, és az ilyen esetek diagnosztizálása és kezelése kihívást jelenthet.
Azonban fontos megjegyezni, hogy a seronegatív Myasthenia gravis továbbra is egy valós neuromuszkuláris betegség, és az érintett betegeknek szintén szükségük van megfelelő diagnózisra és kezelésre. Az egyes esetekben a klinikai tünetek, az elektrofiziológiai tesztek és a képalkotó vizsgálatok segíthetnek a diagnózis felállításában és a megfelelő terápia kialakításában.
Kezelési stratégiák:
A Myasthenia gravis kezelésének fő célja a tünetek enyhítése, az izomgyengeség javítása és az életminőség javítása. A kezelés megközelítése több fontos területre összpontosít, és tartalmazhat gyógyszeres terápiát, műtéti beavatkozásokat és szükség esetén tüneti kezeléseket.
Myasthenia gravis: kezelés céljai és megközelítései
- Tüneti kezelés: Az elsődleges cél a tünetek enyhítése és az izomgyengeség kezelése. Az acetilkolin-észteráz-gátlók olyan gyógyszerek, amelyek növelik az acetilkolin szintjét a neuromuszkuláris junctióban, ezáltal javítva az izmok és az idegek közötti kommunikációt. Ez a gyógyszeres terápia általában segíti a tünetek enyhítését és az izomerősség javulását.
- Immunszuppresszív terápia: Az Myasthenia gravis autoimmun betegség, így az immunszuppresszív terápia célja az immunrendszer aktivitásának csökkentése és az autoantitestek termelésének gátlása. Az immunszuppresszív szerek közé tartoznak például a kortikoszteroidok, az azathioprine, a cyclosporine, a mycophenolate mofetil és más immunmodulátorok. Ezek a gyógyszerek segíthetnek a tünetek ellenőrzésében és a betegség progressziójának lassításában.
- Thymus mirigy kezelés: A thymus mirigy jelentős szerepet játszhat az Myasthenia gravis patogenezisében, ezért a thymus kezelésének szerepe is fontos. A thymus mirigy eltávolítása (timusztomia) vagy más thymus kezelési módszerek (pl. Immunszuppresszió) alkalmazása néhány esetben segíthet a tünetek javításában és az immunszuppresszív terápia hatékonyságának fokozásában.
Az acetylcholin-észteráz-gátlók és más szerek szerepe a tünetek enyhítésében:
Az acetylcholin-észteráz-gátlók a MG tüneti kezelésének sarokkövei. Ezek a gyógyszerek gátolják az acetilkolint bontó enzimet (acetilkolin-észterázt), ami azt eredményezi, hogy az acetilkolin hatása a neuromuszkuláris junctióban hosszabb ideig tart. Ezáltal az izmokhoz érkező idegi impulzusok hatékonyabban tudják stimulálni az izmokat, és az izomgyengeség enyhül. A leggyakrabban használt acetylcholin-észteráz-gátlók a piridostigmin és a neostigmin.
A második vonalbeli kezelés a nem specifikus immunoszuppresszív szerek alkalmazása, amelyek csökkentik az immunrendszer aktivitását és védik az izomsejteket az autoantitestek ellen.
Az immunszuppresszív terápia hatékonysága és mellékhatásai:
Az immunszuppresszív terápia hatékony lehet a MG kezelésében, különösen a súlyos és generalizált esetekben. Az immunszuppresszív szerek segíthetnek az autoantitestek szintjének csökkentésében és az izomgyengeség javításában. Ezek a gyógyszerek azonban mellékhatásokkal járhatnak, és az egyes betegek válaszai különbözőek lehetnek.
Néhány gyakori mellékhatás az immunszuppresszív kezelésekkel kapcsolatban magában foglalhatja a fertőzési kockázatot, a májfunkciók változásait, a vérsejtszám változásait és más szervrendszerek érintettségét. Ezért fontos, hogy a betegeket rendszeresen monitorozzák és szorosan figyeljék az immunszuppresszív terápia hatékonyságát és mellékhatásait.
A Myasthenia gravis kezelése általában több szakember együttműködését igényli, ideértve a neurológust, az immunológust és az egyéb szakorvosokat. Az egyéni kezelési tervet az eset súlyossága, a tünetek jellege és más egyéni tényezők alapján állítják össze, és az idővel is változhatnak a beteg állapotának változása szerint. Az időben történő diagnózis és a megfelelő kezelési stratégiák segíthetnek az Myasthenia gravis tüneteinek kezelésében és az életminőség javításában. Rendelés típusa: Személyes, rendelői vizitTéma szakértője
Professzor Dr. Gács Gyula
Hírek
Reumás ízületi gyulladás - csak a szteroid segíthet?
A reumás ízületi gyulladás, vagy ahogyan a diagnózisban szerepel, rheumatoid arthritis (RA) egy autoimmun eredetű betegség, amely során a beteg immunrendszere idegenként ismeri fel egyebek mellett a saját ízületet borító porcot. Tünete többnyire a kéz kisízületeiben, a csuklókban, a bokákban és a térdekben kialakuló gyulladás, fájdalom és duzzanat, a mozgáskorlátozottság, bár a betegség más szervekre is kiterjedhet. De vajon van-e más lehetőség a kínzó tünetek enyhítésére, mint a szteroid kezelés? Szabad-e mozogni fájó ízületekkel? A kérdésekre dr. Kiss Csaba PhD, az Immunközpont – Prima Medica reumatológusa adott választ.

Pillangó alakú bőrpír, kiütések, hajhullás - A korai felismerés jelentősége lupusznál
Leginkább a pillangó alakú bőrpírra figyelnek fel a páciensek, bár az is sokaknak feltűnhet, hogy erős kimerültség gyötri őket, esetleg kiütések, láz is kialakul, és a hajhullás is zavaró lehet. A lupusz egy autoimmun zavar, vagyis egy olyan állapot, melynek során az immunrendszer megtámadja saját szöveteit és szerveit. Általában az úgynevezett szisztémás lupuszt szokták a betegség alatt érteni, bár dr. Kádár János immunológus, az Immunközpont – Prima Medica főorvosa arra hívta fel a figyelmet, hogy több típusa is van a kórképnek
